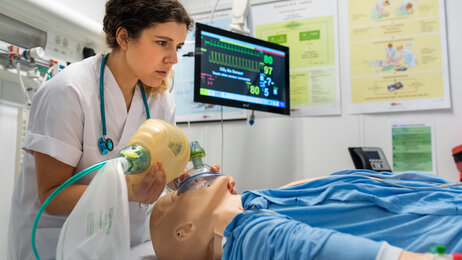
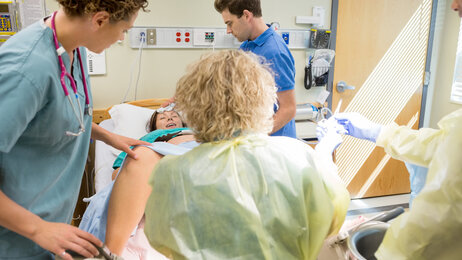
– Er det nødvendig med erfaring før opptak til masterstudier?
– I disse dager er utkastene til nasjonale retningslinjer for utdanning av spesialsykepleiere sendt på høring. Det viktig nå er at alle fagmiljøer «melder seg på» i høringsrunden. Dette er vår sjanse til å påvirke hvordan føringene for utdanningene skal være fremover!
Retningslinjene vil erstatte de tidligere rammeplanene for utdanning innen henholdsvis anestesi-, intensiv-, operasjons-, barne-, kreft- og helsesykepleie. Jeg har allerede deltatt i diskusjonsrunder, og miljøene er ikke enige på noen punkter.
Må møte motstand
Det jeg selv brenner aller mest for, og som miljøene er enig om, er selvsagt at departementene må møte motstand på «avslutningsmuligheten». Det er helt uforståelig og ulogisk: Utdanningene skal være på masternivå, men med mulighet for å avslutte før utdanningen er fullført, og likevel får studenten tittel og funksjon som spesialsykepleier?!?
Det handler ikke om hvilken utdanning som har gitt funksjonsdyktige spesialsykepleiere tidligere. Det handler om hvordan utdanningen skal være for fremtiden. I høringsbrevet etterspørres innspill på, blant annet, «i hvilken grad vurderes utkast til retningslinjen å være i tråd med tjenestenes fremtidige kompetansebehov» og «i hvilken grad vurderes utkast til retningslinjen å være i tråd med brukernes fremtidige behov for kompetanse i tjenestene?» Her er, etter min mening, det eneste svaret at retningslinjene oppfyller dette kun dersom kandidaten fullfører dem i sin helhet!
Minimumskravet bør opprettholdes
Det andre jeg brenner for, men som det råder uenighet om, er opptakskravet til masterløpene. Om vi ser på rammeplanene, definerer alle et minimumskrav til relevant yrkespraksis for anestesi/intensiv/operasjon/barn/kreft på to år og ett år for helsesykepleie. Jeg mener minimumskravet bør opprettholdes.
For det første er det dessverre ingen garanti for hvor studenter som ønsker masterutdanning har vært i sine praksisperioder på bachelor. De kan faktisk ha fullført sykepleierutdanningen uten å ha sett en kritisk syk pasient en eneste gang og ha begrenset erfaring med praktiske prosedyrer som kateterisering og innleggelse av perifert venekateter selv med bruk av avansert medisinsk teknologi.
Etter innføring av nasjonale retningslinjer for sykepleierutdanning, ser det ved Høgskolen i Østfold ut til at 3. års studenter får praksis i sykepleierens organisatoriske og pedagogiske kompetanse. Her vil jeg for det første be deg – du som leser dette og som forhåpentligvis vil komme med høringsinnspill og du som er anestesi/intensiv/operasjon/barn/kreftsykepleier spesielt (men kanskje også helsesykepleier?) – om å reflektere over hvordan det vil være å veilede en nyutdannet sykepleier med nevnte (manglende) erfaring i det høyteknologiske miljøet vi alle er en del av – med de sykeste og mest sårbare pasientene.
Klinisk erfaring gir faglig innsikt og oversikt
Videre er vel formålet med våre utdanninger at de skal være en erfaringsbasert master (versus en «akademisk master»): jf. Forskrift til krav om master §5. Også her kreves minst to års relevant yrkespraksis. Argumentasjonen imot kravet om erfaring går blant annet på at «løpene» blir så lange – fra bachelor (3 år) – (erfaring 2 år) – master (2 år) – ph.d. (3 år). Da spør jeg: Hvor mange ønsker vi skal ta en doktorgrad? I hvert fall ikke flesteparten, spør du meg!
Vi trenger doktorer til forskning og undervisningsinstitusjonene, men ikke hovedsakelig som klinikere! Klinikerne skal ha mastergrad. For meg tok det 21 år (!!!) fra starten på bachelor til slutten på ph.d. takket være mange års klinisk erfaring både før og etter anestesiutdanning. Og jeg ville ikke vært de årene foruten. Klinisk erfaring gir faglig innsikt og oversikt, og ikke minst troverdighet.
Riktignok tar det dermed to «ekstra» år for en hypotetisk sykepleier å bli ferdigutdannet spesialsykeleier. Men for de aller fleste utdanningene er søkertallet mye høyere enn antall plasser – selv nå hvor kravet om relevant yrkeserfaring eksisterer. Så, etter min mening vil gjennomførbarheten av retningslinjene faktisk avhenge av de to årene før oppstart.
Viktig med praksis
Det tredje jeg brenner for er omfanget av praksisstudier. Her vet jeg også at diskusjoner har gått på om det virkelig er nødvendig med så mye praksis, om noe kan erstattes av simulering og/eller ferdighetstrening, eller rett og slett bare fjernes.
Igjen ber jeg dere se på rammeplanene. De har gitt oss funksjonsdyktige spesialsykepleiere siden 2005. Omfanget på praksis har utgjort minimum 50 prosent for anestesi/intensiv/operasjon/barn og spesifisert med minimum 90 prosent pasientnært. Her kan man da regne på antall uker og timer per uke. Uavhengig av dette mener jeg at praksis ikke skal reduseres sammenliknet med tidligere, at det fremdeles skal være pasientnær praksis og at eventuell simulering/ferdighetstrening kommer i tillegg, som et pedagogisk middel.
Her ber jeg igjen den leseren som selv er spesialsykepleier, men nevnte praksisomfang, om å reflektere over egen funksjonsdyktighet ved avsluttet spesialutdanning. Hvor trygg følte du deg den første/eventuelt de første månedene som spesialsykepleier? Hvor takknemlig var du ikke over å ha erfarne kolleger å støtte deg til? Her må vi, etter min mening, være varsomme for ikke å havne i «effektiviseringsfella».
Det er ikke én masterutdanning
Til sist vil jeg gjerne «få brenne for» de ulike funksjonene alle utdanningene skal fylle. Dette er ikke en masterutdanning for spesialsykepleiere. Det er ulike masterutdanninger for henholdsvis anestesisykepleiere, intensivsykepleiere, operasjonssykepleiere, barnesykepleiere, kreftsykepleiere og helsesykepleiere. Det er svært spesialiserte, definerte, funksjonsområder i en stadig mer spesialisert helsetjeneste.
De nasjonale retningslinjene som er på høring, er utarbeidet i fellesskap av representanter for studenter, klinikere, ledere og ansatte ved utdanningsinstitusjoner. De har alle nedlagt stor innsats og engasjement i arbeidet. Her er det viktig at nettopp de samme gruppene følger opp, kommer med innspill om det er noe de savner, eller fremhever det de mener og støtter er viktig. Og ikke minst er det viktig at vi nå følger prosessen videre, slik at arbeidsgruppene får gjennomslag for sine (reviderte) retningslinjer og at dette ikke overstyres fra departementsnivå!